日本独自に伝承される柔道整復の専門家による情報ページ
お問い合わせ先TEL.045-574-0401
〒230-0077 神奈川県横浜市鶴見区東寺尾1-39-3 ラ・フォーレモンテ1階店舗
膝関節の構造と膝関節捻挫sprain page No.4
膝関節は骨性連結としては脆弱で、その連結を強固に構成するのは周囲の靭帯や腱、半月板軟骨によるものです。従って靭帯や腱、半月板の損傷を来すと一気に機能性が低下します。そのためにスポーツや労働への復帰に困難なケースも多く遭遇します。
このページでは、膝関節の基本構造を解説し、また膝関節捻挫による損傷パターンや機能異常、治療や再発予防などを取り上げ、膝関節捻挫を理解するための情報ページとして活用していただけるように作成しています。
膝関節の構造概要
膝関節は、大腿骨、脛骨及び膝蓋骨と、その周囲を取り巻く靱帯(じんたい)や軟骨などで構成される関節です。 膝関節は、屈伸と僅かな回旋により、歩行や運動をスムーズにし、衝撃を緩衝する作用があります。
骨性支持力に乏しい関節で、その支えを靱帯や腱などに依存していますが、関節の自由度(可動域の範囲)が少なく周囲組織が強靭なため、比較的安定した関節といえます。しかし、一度その周囲を支える組織を損傷すると、とても不安定で不自由な状態になってしまいます。
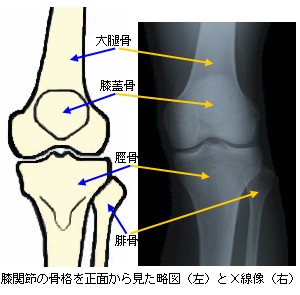
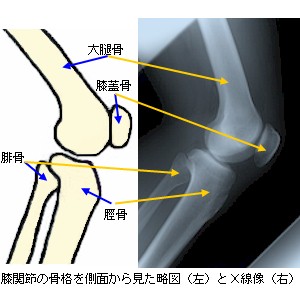
1.膝関節を構成する骨
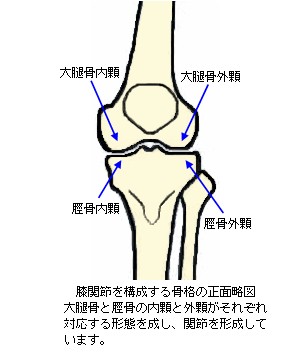
膝関節は、大腿骨(だいたいこつ)、脛骨(けいこつ)、膝蓋骨(しつがいこつ)の3つの骨で構成されます。
大腿骨(だいたいこつ)
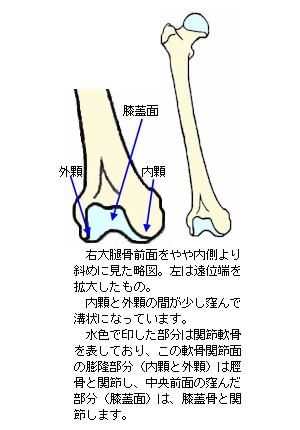
大腿骨は、その下端(遠位端)で脛骨(けいこつ)の上端(近位端)と関節し、膝関節を構成します。大腿骨の遠位端は、内顆(ないか又は内側顆:ないそくか)および外顆(がいか又は外側顆:がいそくか)と呼ばれる2つの大きな膨隆となり、脛骨の内顆と外顆の上面の窪み(関節窩:かんせつか)にそれぞれ関節しています。
大腿骨の内顆と外顆の間は溝状の窪みとなっています。その窪みの前面は、膝蓋骨(しつがいこつ)と関節する関節窩(かんせつか)の役割があります。
脛骨(けいこつ)
脛骨はその上端(近位端)が膨隆し、内顆(ないか)と外顆(がいか)を形成しています。
脛骨の内顆と外顆は、その上面に浅い窪みを形成し、大腿骨内顆及び外顆の関節面を受ける関節窩(かんせつか)となります。大腿骨の内顆を受けるのが脛骨内顆関節面
で、大腿骨の外顆を受けるのは脛骨外顆関節面です。
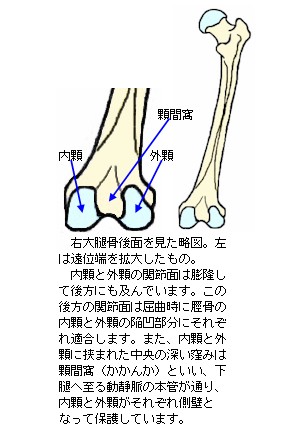
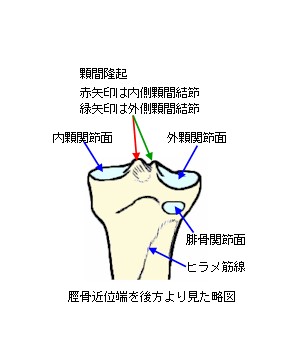
脛骨の内顆及び外顆関節面に挟まれた中央部分には、小さく突出した顆間隆起(かかんりゅうき)があります。顆間隆起の突端は二つの小さな突起を形成し、内側の突起を内側顆間結節(ないそくかかんけっせつ)、外側の突起を外側顆間結節(がいそくかかんけっせつ)といいます。この顆間隆起
の前方の窪みを前顆間区といい、前十字靱帯(ぜんじゅうじじんたい)が付着します。また、後方の窪みを後顆間区といい、後十字靱帯(こうじゅうじじんたい)が付着します。
脛骨の後面で外顆関節面の下方には、腓骨頭と関節する腓骨関節面があります。この脛骨と腓骨が関節する脛腓関節は、膝関節には含まれません。腓骨関節面の下方には、粗面状のヒラメ筋線が内側下方へ走行しています。ここにヒラメ筋の筋頭(きんとう)が付着します。
膝蓋骨(しつがいこつ)
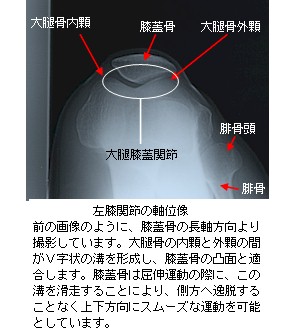
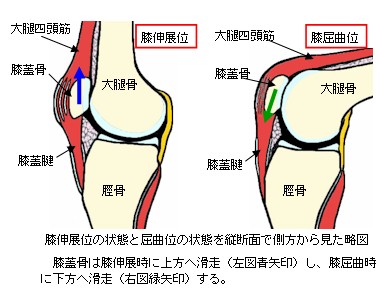
膝蓋骨は、膝の前面に位置する種子骨(しゅしこつ)で、一般的には、「膝のお皿の骨」と表現されている部分をいいます。この膝蓋骨の前面は、大腿四頭筋(だいたいしとうきん)の腱に覆われるように内包されています。一方、後面は関節軟骨に覆われ、その関節軟骨部分は膝関節包(ひざかんせつほう)の内部に位置しています。また、膝蓋骨を上面(上下軸方向)から見ると、後方に頂点をもつ三角形状を呈しており、大腿骨関節面のV字状の溝に適応して関節を形成しています(左膝関節軸位像参照)。この溝状の大腿骨膝蓋面を滑走することで、屈伸運動時に膝蓋骨が側方への逸脱をすることを防止しています。
上記の通り、膝蓋骨は種子骨の一種です。種子骨は、筋肉と骨の連結に介在する腱に付属する骨で、他に手指の関節や足趾の関節に見られます。この種子骨は、関節を通過する腱が屈伸運動などで骨との摩耗を生ずる部分に有り、関節を構成する骨の上を滑走し、腱を摩耗から保護しながらスムーズな関節運動を実現しています。
膝蓋骨は、大腿四頭筋の腱と連結し、膝蓋腱(しつがいけん)を介して脛骨と連結しています。膝蓋骨の後面は関節軟骨で覆われた関節面が有り、大腿骨の膝蓋面と関節して大腿膝蓋関節を形成します。この大腿膝蓋関節の滑走運動により、大腿四頭筋の腱が大腿骨や脛骨との摩耗を防ぎ、円滑な膝の屈伸運動を実現しています。
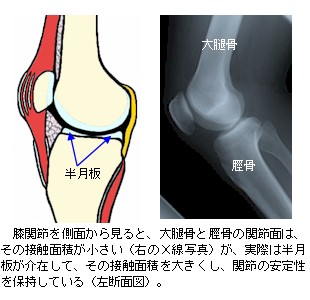
2.膝関節を構成する半月板(はんげつばん)
膝関節は、正面から見ると大腿骨と脛骨がしっかり噛み合ったように見えますが、側面から見ると大腿骨と脛骨の接触面積が非常に狭く、骨性の連結はとても不安定な状態であることが分かると思います。しかし、レントゲン上では描写されませんが、大腿骨と脛骨の関節面の間には、半月板という線維軟骨 (せんいなんこつ)が介在し、大腿骨と脛骨の適合性を高めて膝関節の安定性の保持や衝撃緩衝作用、関節面の荷重の分散、関節運動の円滑性に関与しています。
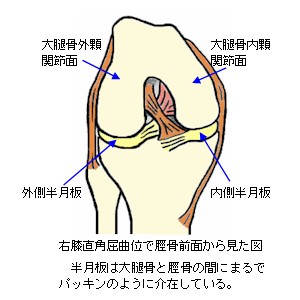
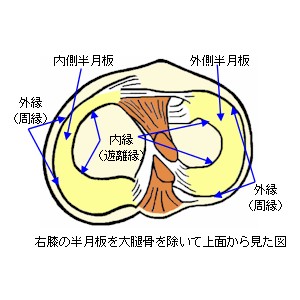
膝の半月板(はんげつばん)は外側と内側に有り、大腿骨の外顆関節面と脛骨の外顆関節面の間に介在するものを外側半月板、大腿骨の内顆関節面と脛骨の内顆関節面の間に介在するものを内側半月板といい、文字通り半月や三日月のような形状をしています。
内側半月板はアルファベットのCに近い形状をしており、外側半月板よりもその直径がやや大きく、幅がやや狭い形状をしています。一方の外側半月板は 円形に近い形を成し、内側半月板よりも幅が広い形状をしています。
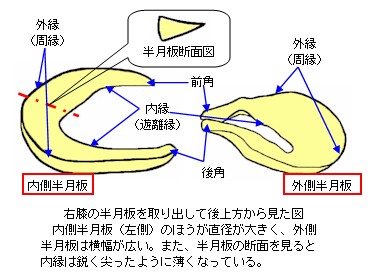
半月板を断面でみると、外縁ほど厚みがあり内縁は非常に薄い形状をしています。また、関節包に付着する外縁側(周縁)1/3と前角および後角は血管と神経が侵入し、血行による代謝が得られていますが、遊離している内縁側(遊離縁)2/3は、血管や神経の分布が無く、関節液を介する代謝となっています。従って、半月板の内縁側の代謝は、膝関節の荷重負荷や関節運動により生じる関節内の圧力の変化を利用した、ポンプ作用的な方法で栄養の吸収や老廃物の排泄を行っています。そのため、寝たきりや極端な運動不足により廃用性の変性や壊死を生じやすい部分です。この様に、直接血管や神経との連絡を有する半月板の外縁は、その損傷に際し自然修復される可能性がありますが、受動的な代謝に頼っている内縁の損傷では、変性や壊死といった状態になり、自然修復の可能性は、ほぼ皆無の状態です。
半月板は、膝関節の運動に際し可動して関節運動の円滑性と安定性を高めています。従って、半月板を損傷しその可動性が制限されると膝関節の運動性が制約され、あるいは動かすことができなくなります。
3.膝関節の靱帯
膝関節にはたくさんの靱帯があり、膝関節の安定性の保持、過剰な可動の防止(可動域制限)、運動方向の制御など、様々な役割を持った靱帯が存在します。このページでは、捻挫やスポーツ外傷などで損傷頻度が高い靱帯の解説を掲載します。
側副靱帯(そくふくじんたい)
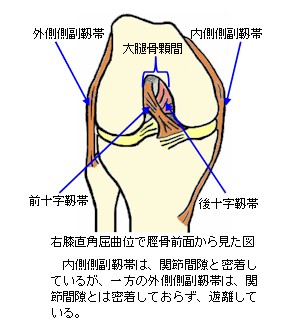
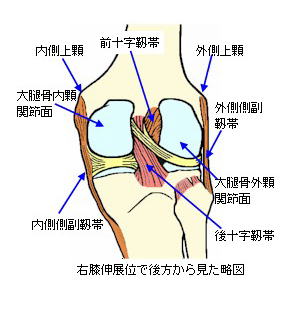
膝の側副靱帯には、膝の外側を支える外側側副靱帯(がいそくそくふくじんたい)と、膝の内側を支える内側側副靱帯(ないそくそくふくじんたい)があります。
内側側副靱帯は大腿骨の内側上顆(ないそくじょうか)から脛骨近位端内側へ付着しています。また、内側側副靱帯は大腿骨と脛骨の間の関節間隙(かんせつかんげき:関節の隙間で半月板のある部分)と線維性に密着しています。
外側側副靱帯は大腿骨の外側上顆(がいそくじょうか)から腓骨頭に付着しています。この外側側副靱帯は、関節間隙と密着せずに遊離した位置に存在します。
内側側副靱帯と外側側副靱帯の協同作用により、膝の屈伸運動に際し、緊張と弛緩による伸縮を行い、あらゆる屈曲角度においても膝関節運動の支点と力点がぶれないように効率よく支えています。また、内側側副靱帯単独では、膝の外反ストレスに抵抗し、一方の外側側副靱帯単独では、膝の内反ストレスに抵抗する役割があります。
十字靱帯(じゅうじじんたい)
膝の十字靱帯は関節内に位置し、大腿骨に対して脛骨が前後方向へ逸脱しないように支えている靱帯です。膝の十字靱帯は、前十字靱帯と後十字靱帯の2本からなります。
前十字靱帯は、大腿骨の顆間(かかん:外顆と内顆の間の窪んだ部分)外側壁後方より脛骨上面中央前方の前顆間区に付着し、大腿骨に対して脛骨が前方へ逸脱するのを防止しています。一方の後十字靱帯は大腿骨顆間内側壁の、やや前方より脛骨上面中央後方の後顆間区に付着し、大腿骨に対して脛骨が後方へ逸脱するのを防止しています。
4.膝関節のアライメント
起立姿勢で膝関節を中心に観察すると、大腿から下腿にかけて、そのアライメントは一般的に真っ直ぐに並んでいません。正常では正面から見ると膝関節で僅かに外反し、側面では僅かに屈曲しています。2足歩行を獲得した人間の脚の構造は、その僅かな弯曲により高い運動性と衝撃吸収性を得ています。しかし、このバランスが悪いと捻挫やスポーツ障害などを起こしやすい要因となります。
膝関節のアライメントを見る場合、前後面と側面からそのバランスを観察します。
前後面から見た膝関節のアライメント
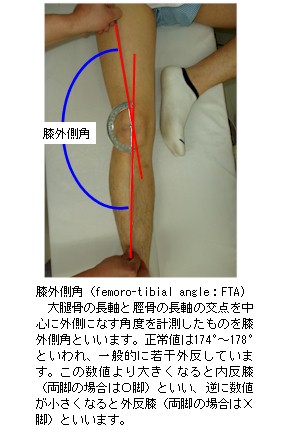
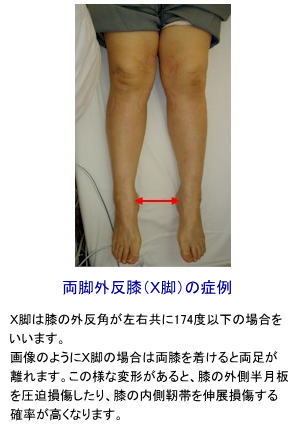
膝関節は、大腿骨と脛骨で構成されていますが、前後面から観察するとその交点である膝関節は、通常外側へ弯曲しています。この状態を膝関節の外反といいます。適度な外反はバランスの良い運動性に不可欠です。このバランスが悪いと様々な障害や外傷の根源となることがあります。適度な外反があるかを判断する基準に膝外側角(FTA)があります。膝外側角は大腿骨の長軸と脛骨の長軸とのなす角度で、膝の外側の角度を計測します。
膝外側角の正常値は174度〜178度程度とされており、この数値より大きい場合を内反膝(両脚ともに内反膝の場合はO脚)、逆に小さい場合を外反膝(両脚ともに外反膝の場合はX脚)といいます。
内反膝や外反膝などのアライメントに異常があると、捻挫などの外傷やスポーツ障害、あるいは変形性関節症などの退行性変化を生じやすい一因となります。
側面から見た膝関節のアライメント
膝関節を真っすぐ伸ばした時、大腿骨の側面から見た長軸と脛骨の側面から見た長軸が膝関節で成す角度はほぼ0度が正常値となります。平らな床などで仰向けに横たわり脚部を真っ直ぐに寝かせた状態のとき、膝関節を側面からみると、太ももやふくらはぎの筋肉の膨らみがあるために通常は膝の裏が床に着かずに少し隙間が開きます。しかし、膝が後ろに向かって反っているタイプの場合は、床に楽に着けることができ、場合によっては床に膝裏を強く押し付けるともっと膝が反って足のかかとが浮き上がるぐらい曲がる人もいます。このような状態を反張膝(はんちょうしつ、はんちょうひざ)といい、女性や子供に多く見られます。膝の最大伸展が0度を超えてマイナスとなる過伸展の状態です。
反張膝の場合、膝裏や膝の外側に過剰な負担がかかりやすく、長時間立ち通しや長時間歩行あるいは、スポーツの後に炎症が起こるケースが多く見られます。
幼小児期に反張膝の状態でも男性の場合は、成長して骨格が完成に近づくと自然と正常になる場合が多いのですが、女性の場合は関節の構造上、成長しても膝反張の状態がそのまま残存することが多く、いわゆるXO脚(内股姿勢で見かけ上のO脚)になってしまうことがあります。このような場合では、ヒールの高い靴を履いたり、あるいは運動などで、膝裏やふくらはぎ、アキレス腱などの痛みを起こすこともあります。また、膝反張があると体の前後バランスを無意識に修正するために自然と反り腰になりやすく慢性的な腰痛の原因となることもあります。
膝関節捻挫
膝関節捻挫は、外力により膝関節の可動域を超える過剰な伸展を強制された場合や、強い回旋力あるいは膝関節を外反または内反する力が作用した場合に生じます。
1.膝の外反捻挫
膝の外反捻挫は、何らかの外力により膝が内側に曲げられ、膝の外側が強く反った状態で起こる捻挫です。また、このときに下腿が大腿に対して過度の外旋(がいせん:正面から見て外側に捻れること)を生じます。
膝の過剰な外反により、内側側副靱帯が過伸展され、外側半月は異常な捻転と圧迫を受けます。また、膝の外反と下腿の外旋により、前十字靱帯の損傷を生ずることもあります。

※ 膝関節外反捻挫の誘因
外反捻挫を起こしやすい膝の形態として、外反膝やX脚があります。これら形態異常を有する場合、通常よりもわずかな外力で膝関節の外反捻挫を起こす確率が高く、再発も起こしやすくなります。また、外反膝やX脚が無くても、内股歩きの癖がある場合は同様の条件となります。
慢性的な痛みの残存や繰り返し外反捻挫を起こす場合では、外反膝を矯正、あるいは補正する施術(主に体操や装具)を必要とします。また、内股歩きの癖による場合は、歩行矯正の訓練をする必要があります。
2.膝の内反捻挫
膝の内反捻挫は、何らかの外力により膝が外側に曲げられ、膝の内側が強く反った状態で起こる捻挫です。また、このときに下腿が大腿に対して過度の内旋(ないせん:正面から見て内側に捻れること)を生じます。
膝の過剰な内反により、内側半月は異常な捻転と圧迫を受けます。また、膝の内反に過伸展が加わると外側側副靱帯や膝窩筋腱、弓状靱帯(弓状膝窩靱帯)などを痛めることがあります。

※ 膝関節内反捻挫の誘因
内反捻挫を起こしやすい膝の形態として、内反膝やO脚があります。これら形態異常を有する場合、通常よりもわずかな外力で膝関節の内反捻挫を起こす確率が高く、また再発も起こしやすくなります。
慢性的な痛みの残存や繰り返し内反捻挫を起こす場合では、内反膝を矯正、あるいは補正する施術(主に体操や装具)を必要とします。またそのほかの誘因として股関節の内反股変形を有する場合、がに股歩きの癖がある場合などで膝の内反捻挫が起こりやすくなります。
3.膝の過伸展捻挫
足を前方に滑らせて膝を伸ばしたまま転倒したり、膝の前方よりの衝撃や接触で、膝が過伸展されることにより起こります。
靱帯や腱の損傷では、外側側副靱帯、膝窩筋腱、前十字靱帯、後十字靱帯、弓状靱帯(弓状膝窩靱帯:膝関節の後面外側を支える靱帯)などの単独、あるいは複合した損傷が見られます。 特に後十字靱帯は、前十字靱帯の2倍近くの太さがあり、力学的に強力な靱帯であるため、スポーツや事故などによる強い外力で脛骨上端を後方へ押し込む作用を受けたときに起こります。また、若年者では、捻挫の際の十字靱帯の牽引力により脛骨顆間隆起(けいこつかかんりゅうき)の裂離骨折(れつりこっせつ)を起こすこともあるので強い痛みを訴える場合は、注意が必要です。
膝半月板の損傷では、内側半月板・外側半月板の単独、あるいは両者の合併損傷を生じることがあります。
※ 過伸展捻挫の誘因
反張膝(膝関節が後方凸の方向に反ってしまう状態)や内股歩きなどの形態的異常を有する場合は、膝関節の僅かな過伸展でも痛める場合があります。この様なケースでは、反復性または習慣性の過伸展捻挫を生じやすいため、反張膝などの形態異常を補正する必要があります。
4.膝関節捻挫の病態別症状と治療
膝関節捻挫を症状や状態によりある程度鑑別して治療方針の選択をする必要があります。以下に病態別に出現する症状とその対処法を紹介しますので参考にしてください。
(1)内側側副靱帯損傷
内側側副靱帯損傷は膝関節に強い外反力が加わることで生じます。また、膝関節への外反力と下腿の外旋力が同時に加わると内側側副靱帯と前十字靭帯の合併損傷が起こりやすくなります。
症状
膝の内側に腫脹、皮下出血などが見られ、内側側副靱帯に限局した圧痛を触知します。また、膝の屈伸運動で疼痛が誘発され、その際に徒手的に外反を強制すると疼痛や関節動揺による不安感を訴えます。
腫脹の範囲が膝の内側に限局されず関節全体に広がり、膝の屈伸も著しく制限される場合は、前十字靱帯や半月板の損傷を合併している疑いがあります。
※ 内側側副靱帯損傷では、徒手検査にてその病態を膝関節屈曲0度、および軽度(約30度)屈曲位の外反不安定性により1〜3度に分類して治療法選択の指標とします。
1度:内側側副靱帯に限局性圧痛有り、膝関節屈曲0度外反不安定性無し、屈曲30度外反不安定性無し。
2度:内側側副靱帯に限局性圧痛有り、膝関節屈曲0度外反不安定性無し、屈曲30度外反不安定性有り。
3度:内側側副靱帯に限局性圧痛有り、膝関節屈曲0度外反不安定性有り、屈曲30度外反不安定性有り。
※ 整形外科によるX線検査では、膝関節の外反ストレス撮影により病態を1〜3度に分類する方法が有ります。
1度:大腿骨内顆ー脛骨内顆間距離5mm未満。
2度:大腿骨内顆ー脛骨内顆間距離5〜10mm。
3度:大腿骨内顆ー脛骨内顆間距離11mm以上。
治療
症状が軽度(1度)であれば、包帯もしくはサポーターと冷湿布で約2週間〜3週間の安静固定とします。
腫脹や疼痛が著しいものや、関節動揺性を示す場合は整形外科によるギプス固定や手術による靭帯再建処置が施行されます。一般的に3度に該当するような病態ならば手術適応とされています。
固定除去後、あるいは手術後しばらくは膝関節の可動域に制限が残存しますが、座位や臥位で自力による膝の曲げ伸ばし運動をすることで徐々に回復します。
(2)外側側副靱帯損傷
捻挫による外側側副靭帯損傷の発生頻度は極めて低く、主に選手間の接触や衝突が多いスポーツや運転や労働時の事故により起こります。従って重症度の高いケースが多く、外側側副靭帯単独損傷よりも十字靭帯の合併損傷や、膝関節を支持する周囲組織の合併損傷を生じ、著しい膝関節不安定性に至る症例も珍しくありません。
その発生機序は膝関節への強い内反力の作用、あるいはそれに加えて下腿の内旋力で損傷します。
症状
単独損傷は稀です。従って外側側副靭帯に損傷を疑う場合、十字靭帯損傷や周囲組織の損傷の合併を考慮した観察を要します。
外側側副靭帯損傷の固有症状として、膝の外側に腫脹、皮下出血などが見られ、外側側副靱帯に限局した圧痛を触知します。また、膝の屈伸運動で疼痛を誘発することが有り、徒手的に膝の内反を強制しながら膝の屈伸を行うと疼痛が顕著に出現することがあります。
別記の通り外側側副靭帯の単独損傷は稀で、膝の後面外側の痛みを伴い、歩行時の内反不安定性(膝の外側に荷重が加わるときに、関節の不安定性を訴える)を訴える場合は、膝の後外側支持機構(PLC:Posterolateral Corner、外側側副靭帯・膝窩筋腱・膝窩腓骨靭帯などによる機能的複合体)の損傷を伴う疑いがあります。また、膝関節全体の腫脹や著しい屈伸障害が見られる場合は、十字靱帯損傷や半月板損傷の合併が考えられます。これらの病態を判別するために徒手検査では以下のような分類が有用です。
※ 外側側副靭帯損傷の程度の分類
1度:外側側副靭帯の限局性圧痛有り、膝関節屈曲0度内反不安定性無し、屈曲30度内反不安定性無し。
2度:外側側副靭帯の限局性圧痛有り、膝関節屈曲0度内反不安定性無し、屈曲30度内反不安定性有り。
3度:外側側副靭帯の限局性圧痛有り、膝関節屈曲0度内反不安定性有り、屈曲30度内反不安定性有り。
※ 合併靭帯損傷の有無の分類
前方引き出しテスト(ADT)またはLachmanテスト陽性 → 前十字靭帯損傷の合併。
後方押し込みテスト(PDT)またはPosterior sabbingテスト陽性 → 後十字靭帯損傷の合併。
外旋反張テストまたは逆pivot shiftテスト陽性 → 後外側支持機構損傷の合併。
治療
症状が軽度(1度)であれば、包帯もしくはサポーターと冷湿布で約2週間〜3週間固定とします。
若干の内反不安定性が見られる場合(2度)は、副子やギプスなどを用いた固定を3週〜4週行います。さらにギプス等除去後は支柱入りの固定装具で3〜4週固定と歩行訓練や関節運動のリハビリを施行します。
3度もしくは靭帯の複合損傷がある場合は手術適応となります。
尚、固定除去後しばらくは膝関節の可動域に制限が残存しますが、座位や臥位で自力による膝の曲げ伸ばし運動をすることで徐々に回復します。
(3)前十字靱帯損傷
前十字靭帯損傷は膝の外反ストレスに下腿の外旋、及び身体の前方移動による剪力が加わることで生じます。従って、コンタクトスポーツなどの身体の接触外力によるものだけではなく、傾斜地の下りのランニング、バスケットボールやサッカーなどのフェイントや方向転換、ランニングからのジャンプなどの非接触型損傷でも高い頻度で生じています。
症状
受傷初期は膝関節に強い疼痛と関節全体に広がる腫脹が見られ、関節可動域の制限が見られます。また、急性期は膝の裏側やふくらはぎの上部に痛みを訴えることもあります。
数日経過し疼痛や腫脹が消退し始めると歩行中や運動中などに膝崩れ現象が見られ、特に脛骨の前方移動による不安定性を生じます。さらに放置されると、脛骨の異常な運動で半月板を損傷し、膝の関節痛や嵌頓症状、関節水症(いわゆる膝に水が溜まる状態)などを生じることがあります。
触診や視診では、急性期において明確な圧痛点が得られず、膝関節において下腿の回旋刺激や屈伸刺激により強い疼痛を誘発します。荷重歩行が困難で患肢を引きずるような歩容を呈し、立位・臥位共に膝を真っすぐに伸ばすことができない状態になります。一方、急性期を過ぎると日常動作ができるようになりますが、膝崩れや脱臼感、嵌頓症状が現れ、前方引き出しテストやLachmanテストで明確な反応が見られるようになります。
治療
前十字靱帯損傷が疑われる場合は、整形外科による診察と治療となります。接骨院では整形外科より後療やリハビリの依頼があったときに施術を行います。
一般的に整形外科では、膝関節の穿刺吸引、消炎鎮痛剤の投与と膝関節の固定で経過を観察します。
関節の穿刺吸引は、関節血症(関節内の出血)や関節水腫(いわゆる膝に水が溜まった状態)に対する処置と共に、その吸引した関節内液の内容による病態判断のために施行されます。
経過観察後、著しい運動障害が見られる場合やスポーツ復帰を求める場合では、手術による靱帯再建術を施行することになります。前十字靱帯は自然修復しがたい組織であるため、靱帯再建術を選択するケースが多い損傷です。
尚、骨端線(成長軟骨)閉鎖前の成長期、及び高齢者では基本的に保存療法が選択されます。
(4)後十字靱帯損傷
後十字靭帯損傷は膝関節の過伸展や、過度の下腿内旋力が膝関節に作用した場合に生じます。ただし、後十字靭帯は前十字靭帯の2倍程度の太さと強度があるためスポーツの負傷や交通事故、労働災害など大きな外力による損傷の場合に生ずることが多く、非接触型スポーツや日常動作によるケガでは、ほとんど起こりません。
症状
受傷初期は膝関節の著しい腫脹と疼痛が起こり、関節血症(関節内の出血)を伴います。強い疼痛のため関節運動が制限され、歩行も困難な状態となります。この様な急性症状は、受傷後2週〜3週でほぼ消退し、可動域の制限もある程度回復します。
急性症状回復後は、膝関節の後方不安定性を訴えるケースもありますが、後十字靱帯が完全に断裂していても自覚症状を感じなくなるケースも非常に多く見られます。ただ、徒手的に脛骨中枢端を後方へ押し込むと、明確な脛骨の後方偏位(脛骨が後方にずれること)を触知します。尚、前十字靱帯損傷を合併する症例では、顕著な関節不安定性を生じます。また、半月板損傷を伴うケースでは、関節の可動域制限、もしくは関節のロッキング(異物が挟まって動かなくなる状態)を生じます。
徒手検査は後方押し込みテスト(PDT)またはPosterior sabbingテストを行います。後十字靭帯損傷があれば容易に反応が得られます。
治療
後十字靱帯損傷が疑われる場合は、整形外科による診察と治療になります。接骨院では整形外科より後療やリハビリの依頼があったときに施術を行います。
後十字靱帯の単独損傷では、手術を行わず保存療法で経過を観察する場合が多いようです。
急性期では、膝関節の穿刺吸引、消炎鎮痛剤の投与と膝関節の固定で経過を観察します。
関節の穿刺吸引は、関節血症(関節内の出血)や関節水腫(いわゆる膝に水が溜まった状態)に対する処置と共に、その吸引した関節内液の内容による病態判断のために施行されます。
急性症状が消退(通常は2週〜3週)後は、関節可動域訓練と大腿四頭筋訓練が行われ、松葉杖などによる荷重歩行も許可されます。
スポーツや労働に復帰するに際し、関節の不安定性による支障がある場合は、手術による靱帯再建術の施行が検討されます。
(5)半月板損傷
捻挫などの外傷による半月板損傷は10代半ば〜30代前半に多く、主にスポーツや肉体労働中に多く見られます。この様な外傷では膝関節の靭帯損傷に伴って発生することが多く、僅かな外力で半月板単独損傷を起こすケースでは過去に膝関節の損傷や障害を既往した経験のある場合がほとんどとなります。
一方、小児では半月板の先天的な形態異常がある場合、また中高年以降では半月板の変性が有する場合に、それぞれ僅かな外力で損傷を起こすことがあります。
具体的な発生幾転は、膝関節荷重時の回旋(捻り)・外反・内反ストレスを生じた場合に発生します。例えば、バスケットボールやサッカー中のダッシュ・ストップ・方向転換・ジャンプなどの急激な運動展開、あるいは選手同士の衝突時の膝の捻挫や過伸展、傾斜地や階段の下りでのランニング中に膝を捻った場合などが挙げられます。
症状
膝関節の過度の内反・外反・回旋などの捻挫による半月板損傷では、膝関節の腫脹と疼痛、関節の可動域制限、屈伸時の異常音、関節嵌頓症状(ロッキング)などが見られます。また内側半月板損傷では、膝関節の内側関節間隙に圧痛を触知し、外側半月板損傷では外側関節間隙に圧痛を触知します。
病態
半月板損傷では損傷状態により、症状や治療方法が異なってきます。従って、半月板損傷の疑いがあれば、整形外科にて適正な検査を受けて、必要な治療方法の説明や予後の見通しなどを判定してもらうことが大切です。
半月板の損傷状態により、外縁剥離、縦断裂、横断裂、水平断裂、複合断裂、変性に分けられます。複合断裂には、バケツ柄型断裂(bucket handle
tear:縦断部分がバケツの柄のように解離したもの)、くちばし状断裂(parrot beak tear:縦断裂と横断裂が複合して鳥のくちばし状に裂けた状態)、フラップ状断裂(flapping
tear:水平断裂と縦断裂や横断裂が複合した状態で飛行機の羽のフラップのように断裂したもの)などがあります。
以下に、いくつかの損傷パターンとその特徴を紹介します。
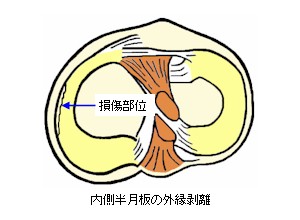
外縁剥離損傷
周囲の関節包などと結合している外縁部分が、裂けるように剥離した状態です。半月板の外縁寄りは、周囲組織からの毛細血管や神経の侵入があり、血行による代謝が得られているため、再生しやすい部分といえます。従って、手術などでは剥離部分の縫合処置が行われます。
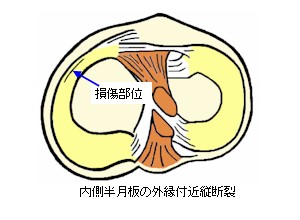
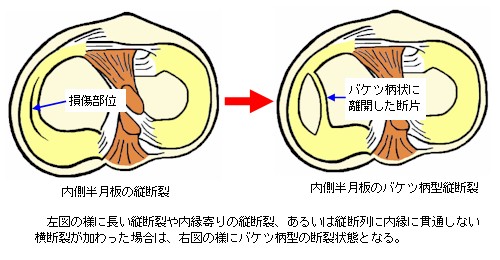
縦断裂損傷
半月板の一部が縦断状に裂けた状態です。縦断部分が外縁に近く、縦断範囲も短い場合は、比較的回復が良いようですが、内縁に近い部分で縦断したり、外縁近くでも縦断距離が長い場合は、バケツ柄型縦断裂(bucket
handle tear)という状態になります。
手術の場合、外縁に近く、縦断範囲が短めで、比較的回復の期待できる状態であれば縫合術が行われます。一方で内縁に近い部位や、縦断範囲が長くバケツ柄状になっているものなど、改善が困難な状態である場合では、その部分を切除する手術が行われます。
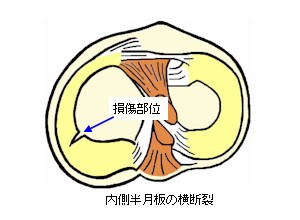
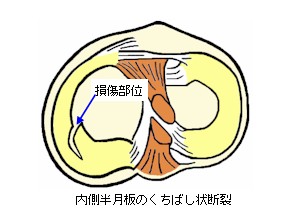
横断裂損傷
半月板の一部が横断状に裂けた状態です。また、横断裂にと縦断裂が複合した鳥のくちばしの様な形に断裂したものをくちばし状断裂(parrot beak
tear)といいます。
横断裂は内縁側より起こるため、断裂部分は縫合しても改善されません。従って、手術では切除術が行われます。
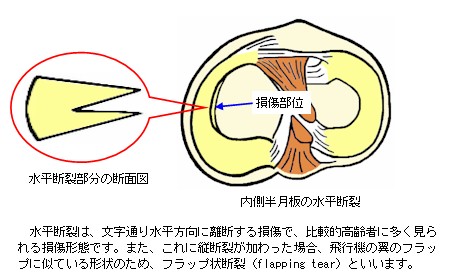
水平断裂損傷
半月板の一部が上下2枚に分かれたように、水平方向に断裂した状態です。また、水平断裂に縦断裂が加わり、飛行機の翼のフラップのように折れ曲がった状態になったものをフラップ状断裂といいます。どちらの損傷形態でも、手術では切除術による処置になります。
半月板の変性
半月板において、外傷性の断裂や反復する外力による経年的損傷などにより血行や代謝が遮断された部分、あるいは病的因子や加齢などにより半月板全体の代謝が低下した場合に、半月板を構成する組織が萎縮、硬化し、半月板本来の機能や構造が失われます。このような状態を半月板の変性といいます。
半月板が変性に陥ると、膝関節の衝撃緩衝性能を著しく失い、また円滑な運動や関節を構成する関節面の適合性を損なうため、関節軟骨の摩滅や変形の誘因となります。また、僅かな外力で半月板損傷を来します。
半月板の変性を生じた場合、特に高齢者では損傷部分の切除などを行うと、関節の変形が急速に進行する場合があるので、手術に際して慎重な判定を要します。
治療
半月板の断裂部位や損傷状態により、保存療法か手術療法に分かれます。
診断の結果、半月板外縁の剥離や、関節包からの血行が得られる外縁近くの損傷であれば、自然修復の可能性があるので、ギプスや専用装具などによる固定を施行して、様子を見る場合があります。この場合は、6週〜8週程度は固定を施行し、固定除去後もさらにサポーターなどの簡易装具で経過を観察します。この様な保存療法の場合、スポーツ活動復帰まで3ヶ月以上を要します。尚、このケースのように自然修復可能な損傷状態であっても、断裂部位の安定性が得られない場合は、縫合手術が選択されます。
保存療法に適応しない損傷では、損傷部位の切除術が施行されます。
半月板の部分切除を行った場合は、翌日から関節可動域訓練や大腿四頭筋強化訓練が施行されます。また、荷重歩行も1週間後には開始されます。
半月板の縫合術を行った場合は、縫合部分の癒合具合を見ながら、可動域訓練や大腿四頭筋強化訓練が加えられていきます。荷重歩行が可能となるのは3週以降となることが多いようです。
保存療法や縫合手術により、半月板の癒合が良好ならば予後は比較的良好です。一方で半月板切除後では、関節軟骨への物理的負担が大きくなるため、関節の変形を避けることはできません。従って一般的に、切除する範囲が小さいほど、術後の経過は良好となります。
(6)軽度の膝関節捻挫
以上のような靱帯損傷や半月板損傷などが否定される場合、もしくは疑いがあっても極めて軽症であると判断される場合は、軽度の捻挫として処置されます。
軽度の捻挫の症状は、発症初期の荷重歩行痛や屈伸時の疼痛、あるいは軽度の関節腫脹などが見られる場合もありますが、何れもその程度が比較的軽い状態です。
対処法としては、痛みが取れるまでの数日の安静が基本となります。また、湿布や軟膏タイプの消炎剤の塗布、伸縮性包帯などによる4〜5日程度の軽い固定などで充分です。
軽度の捻挫と診断されても2週以上経過して痛みや腫れが引かない、あるいは関節運動に支障がある場合は再度診察を受けてください。数日経過してから半月板損傷や骨片転位の無い脛骨上端部骨折などが発見されることがあります。
<骨折の基本情報・成人の骨折>
<子どもの肩周囲の骨折>
<子どもの肘周囲の骨折>
<子どもの前腕の骨折>
<子どもの膝周囲の骨折>
<子どものすねや足の骨折>
<脱臼>
<捻挫>
- 捻挫の基礎知識
- 足関節の構造と足関節捻挫
- 足関節捻挫のテーピング
- 手関節の構造と手関節捻挫
- 膝関節の構造と膝関節捻挫
<打撲・挫傷>
<スポーツ外傷・障害>
<成長期のスポーツ障害・骨端症>
<その他の筋・骨・関節の障害>
- 浮き指〜足指が浮く原因・改善法
外部サイト:秋元接骨院院長コラム - 外反母趾の症状・原因・治療法
外部サイト:秋元接骨院院長コラム - 内反小趾・バニオネット
外部サイト:秋元接骨院院長コラム - 外反母趾と病気の見分け方
外部サイト:秋元接骨院院長コラム - 足の甲の痛み・腫れ〜リスフラン関節症
外部サイト:秋元接骨院院長コラム - 開張足・横アーチの扁平足
外部サイト:秋元接骨院院長コラム - 足の外くるぶしの痛み・しびれ
足根洞症候群
外部サイト:秋元接骨院院長コラム - 扁平足〜原因と症状・治し方
外部サイト:秋元接骨院院長コラム - 足指が痛い・しびれる
その原因と病名・症状
外部サイト:秋元接骨院院長コラム - 強剛母趾
母趾の付け根の変形性関節症
外部サイト:秋元接骨院院長コラム
<秋元接骨院テーピング講座>
<秋元接骨院リハビリ講座>
Akimoto judotherapy秋元接骨院
〒230-0077
神奈川県横浜市鶴見区東寺尾1-39-3
ラ・フォーレモンテ1階店舗
市営バス38系統・41系統
バス停宝蔵院前下車すぐ前
TEL 045-574-0401
健康保険・労災取扱・交通事故対応
