日本独自に伝承される柔道整復の専門家による情報ページ
お問い合わせ先TEL.045-574-0401
〒230-0077 神奈川県横浜市鶴見区東寺尾1-39-3 ラ・フォーレモンテ1階店舗
骨折の基礎知識bone fracture page of basic
尚、当サイトの画像等をご利用の際には、必ず「秋元接骨院HPより転用」と明示してください。
※当サイト内の挿絵では、組織や部位を識別できるように色分けをしていますが、実物の色とは異なります。
Copyright © 2012 秋元接骨院 秋元 英俊
このページの項目
骨折に関する基礎用語
開放骨折・皮下骨折・疲労骨折・病的骨折など骨折の状態に関する基礎用語を掲載
骨折の症状
骨折を生じた場合の一般的症状と骨片転位について解説
一般的な骨折の病態と治癒(癒合)過程
骨折を生じた組織の一般的病態とその治癒過程について解説
骨折の骨癒合障害と後遺症
骨折した骨の再生を阻害する骨癒合障害と骨折の後遺症について解説
骨折に関する基礎用語
骨折の状態により様々な専門用語が用いられています。時々、ニュースなどでも著名人が骨折した場合、専門用語が用いられることがあります。 この骨折に関する用語は、骨折の病態や状況などを表すものとして非常に重要なものといえます。以下に、よく用いられる骨折用語を紹介します。
1.開放骨折
開放骨折(かいほうこっせつ)は、骨折部の断端が皮膚を突き破り、骨折部が外界と通じた状態になったもので、骨や骨髄、骨周囲組織の感染の危険性が高く、損傷部位によっては、多量の失血を伴うことがあります。以前は開放骨折のことを複雑骨折と定義していましたが、骨が複雑に折れる状態と混同されるので現在は用語としてあまり使われていません。
2.皮下骨折
皮下骨折(ひかこっせつ)は、皮膚の損傷を伴わない骨折で、皮膚の創傷があっても骨折部との交通がない場合をいいます。骨折部の感染の危険性が低く、出血は皮下出血となります。以前は皮下骨折のことを単純骨折と定義していましたが、単純という用語は「大したことではない」という意味に取られやすいので現在は用語としてあまり使われていません。ちなみに皮下骨折はあくまでも皮膚の損傷を伴わない骨折であって単純な骨折ではありません。
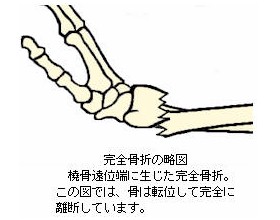
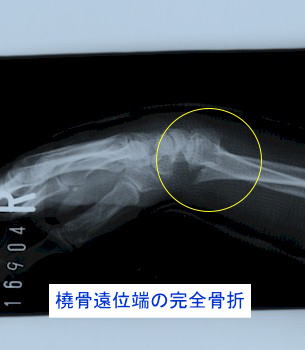
3.完全骨折と不全骨折
骨折により骨が完全に離断し、連続性を失った状態を完全骨折といいます。一方、骨が完全に離断していない場合を不全骨折(不完全な骨折の意味)といいます。いわゆるひびなどもこの不全骨折に該当します。 以下によくみられる不全骨折のタイプを取り上げて解説します。
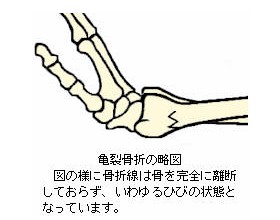
骨にいわゆるひびが入った状態を「亀裂骨折」といいます。
亀裂骨折には、骨を完全に離断していない不全骨折タイプと、骨を完全に離断している完全骨折タイプがあります。
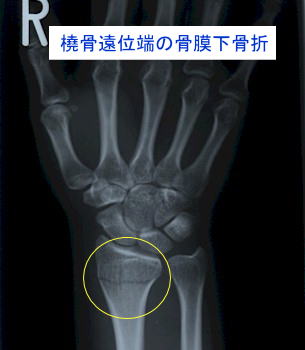
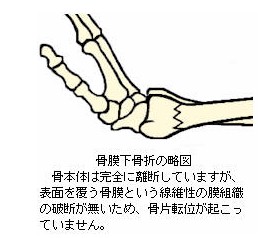
尚、亀裂骨折で骨の完全離断があっても、骨の周囲を被覆する骨膜の損傷が無い場合を「骨膜下骨折」(こつまくかこっせつ)といいます。この場合、骨膜の損傷が無いために骨片の転位がほとんど起こらず、骨折面は安定しています。疲労骨折などでは、この骨膜下骨折となるケースも多くみられます。
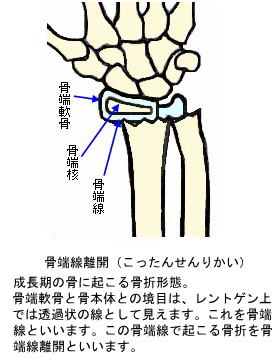
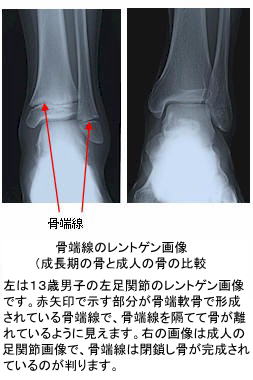
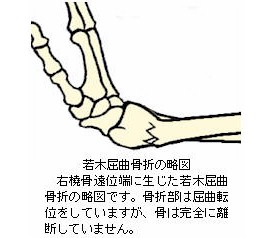
幼小児の骨は、成人と比較して有機成分であるコラーゲンが豊富で、弾力性に富んでいます。従って骨折の際には、成人のようにポッキリと折れるのでは無く、みずみずしい若木が折れるようにぐにゃりと曲がります。このように成長期に見られる骨の連続性が保たれた状態で変形・転位する骨折形態を若木骨折(わかぎこっせつ)と言います。
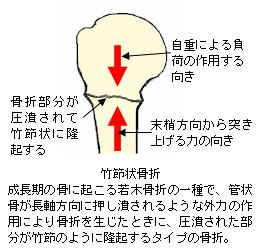
若木骨折は、その骨折形態により医学的に分類されています。例えば折れ曲がるタイプの若木骨折を「若木屈曲骨折」(わかぎくっきょくこっせつ)といいます。尚、若木屈曲骨折は管状骨に屈曲力が作用して骨折を生じますが、同じ管状骨でも長軸方向に圧迫力が作用した場合は、部分的に押し潰されて、骨折部外周が竹節のように膨隆します。このようなタイプの若木骨折は「竹節状骨折」(たけふしじょうこっせつ)と呼ばれます。
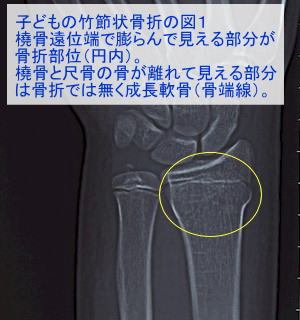
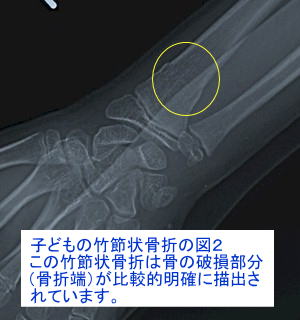
4.外傷性骨折
骨折の原因が、健康な骨に転倒や打撃などの強力な外力が作用して生じる場合を外傷性骨折といいます。すなわち、偶発的あるいは故意の外力によるケガで起こる骨折のことです。
5.疲労骨折
健康な骨に、一度の力では骨折を生じない程度の弱い外力が繰り返し作用することで、徐々に骨組織が損壊し、骨折に至ったものを「疲労骨折」といいます。疲労骨折に至る前に、骨の周囲を被覆している骨膜という線維組織が炎症を起こし、骨膜炎(こつまくえん)という状態になることもあります。
一般的に疲労骨折は、次のような経過をたどると思われます。例えばマラソンの場合、大会が近くなり練習量が増えることで、普段より過剰な負担が脚部に加わり、すねの辺りが痛くなり始めます。走らないときはあまり痛くないのですが、走ると強い痛みが出現します。この状態は、脛骨(すねの骨)の骨膜炎です。
そして、そのまま我慢して練習を繰り返しているうちに、普通の歩行でも痛みが強くなってきます。この段階になると、レントゲンでは写らなくても疲労骨折が起こり始めている場合が多くなります。さらに無理をしていると、レントゲンでも明確に写る不全骨折や完全骨折に至ります。
6.病的骨折
病的因子により骨が脆弱な状態にあり、通常では骨折が起こらない程度の外力で骨折を起こしてしまった場合、もしくは全く外力が無く骨折が発生した場合を病的骨折といいます。
病的骨折を起こす原因となる疾患には、骨粗鬆症、大理石病、骨軟化症、くる病、腎性骨異栄養症、骨形成不全症、副甲状腺機能亢進症、骨腫瘍、化膿性骨髄炎、上皮小体機能亢進症、慢性腎不全など様々なものがあります。
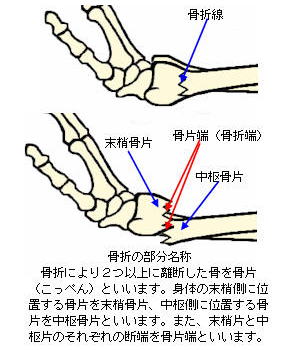
7.骨折線と骨片
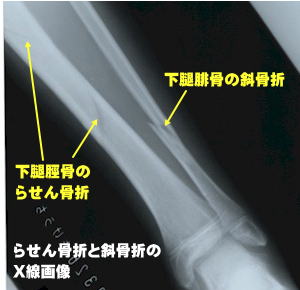
骨折を生ずると、レントゲンなどでひび割れた部分の線状映像が見られますが、この線状部分のことを骨折線といいます。
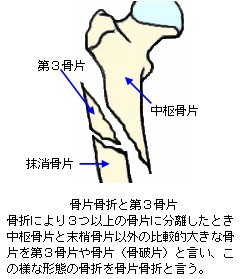
また、骨折により2つ以上に分かれた骨を骨片(こっぺん)あるいは骨折片(こっせつへん)といいます。
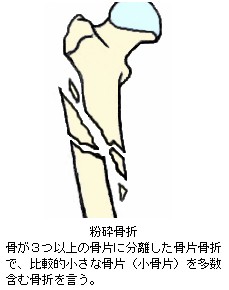
骨片は、身体の中枢に近い側の骨片を中枢骨片(または中枢片あるいは近位骨片)、中枢から遠い側を末梢骨片(または末梢片あるいは遠位骨片)といいます。また、3つ以上の骨片に離断した場合を複数骨折といい、中枢骨片や末梢骨片以外の骨片を第3骨片、あるいは破片、骨片、骨破片などといいます。
医学的に、骨折線の走行の向きや状態、あるいは骨片の数などにより以下(8.骨折線の分類)のように分類されています。
8.骨折数による分類
単発骨折(単数骨折):1本の骨が1ヵ所で骨折している場合を単発骨折といいます。
複数骨折:1本の骨が2ヵ所で骨折している場合を複数骨折といいます。
重複骨折:1本の骨が3ヵ所以上で骨折している場合を重複骨折といいます。
多発骨折:2本以上の骨が同時に骨折した場合を多発骨折といいます。
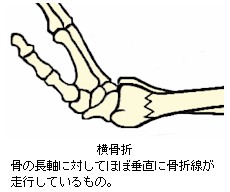
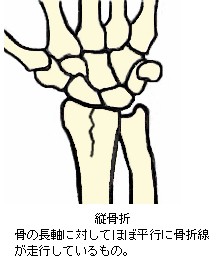
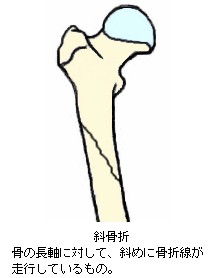
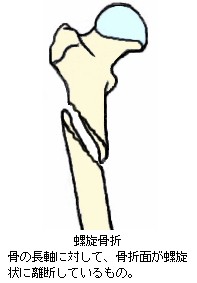
9.骨折線の方向による分類
骨折の症状
現在では骨折の有無を判断するために、レントゲンをはじめ、MRI、CT、骨シンチグラフィーなど様々な検査機器が活用されています。しかし基本は徒手検査です。その際の判断基準として、骨折特有症状の有無を診ます。その骨折にみられる主な症状は以下の通りです。
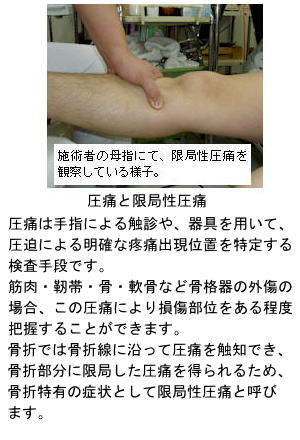
1.限局性圧痛と軋轢音
骨折を生ずると、その骨折線の存在位置に限局した圧痛を触知します。この症状を限局性圧痛(げんきょくせいあっつう)といいます。
通常は検者の手指にて、骨折の疑いのある部位を圧迫しながら、患者が明確に痛みを感じる位置を観察します。また、圧痛を観察しているときに、完全骨折であれば骨片端が互いに擦れる音を触知することができます。この音を軋轢音(あつれきおん)といいます。尚、不全骨折でレントゲンでも骨折線が観察できないぐらいの微細な亀裂や損傷の場合、限局性圧痛が不明瞭な場合があり、もちろん軋轢音
も得られません。この場合、楽器の調律などで使われる音叉と同じもので医療検査用に改良された器具を利用して骨折位置を特定する観察方法もあります。
これは、音叉の振動が骨折部に触れると明確な痛みを誘発する特性を利用したもので、診断材料として有効な手段といえます。
2.軸圧痛または介達痛
打撲などの直達性外力による骨折の場合、触診により圧痛を観察しても、その圧痛が打撲による皮下組織の挫滅のためのものか、骨折による限局性圧痛なのかの区別が難しいケースがあります。その場合に骨折の疑われる骨を長軸方向や横軸方向などから圧を加えて、患部に痛みを感じるかどうかを観察します。
骨折があると、この介達性の圧力により骨折部の断端が刺激されるため、疼痛を誘発します。この症状を軸圧痛(じくあっつう)または介達痛(かいだつつう)といいます。
この方法は、直接的に患部をさわることが無いため、打撲による皮下組織の挫滅箇所を刺激することはありません。従って、軸圧を加えて患部に明確な介達性の痛みを誘発する場合は骨折を疑います。

3.異常可動性〜骨による支持性の消失
完全骨折では骨の連続性が断たれ、骨による支持性が消失するため、異常な部位に可動性を触知する場合があります。この症状を異常可動性(いじょうかどうせい)といいます。この異常可動性は、骨の完全骨折を意味します。
4.出血と腫脹
骨折を生ずると出血が起こります。そのため骨折部分を中心に、出血による皮下出血斑や顕著な限局性の腫脹が起こります。腫脹はやがて周囲に浸潤し、びまん性に広がります。この出血は、骨折部分を癒合、修復のために必要な現象なのですが、詳細は骨折の治癒過程の項で解説します。
5.骨片転位と変形
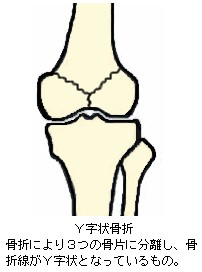
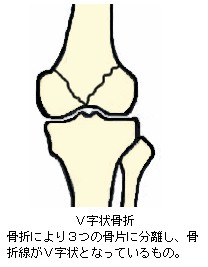
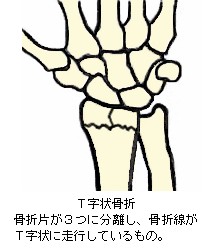
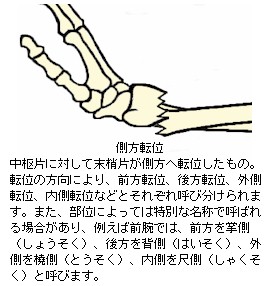
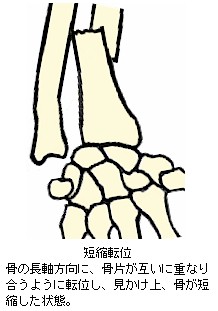
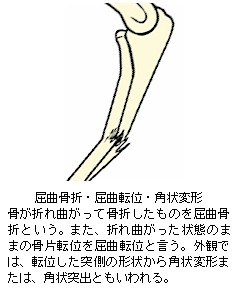
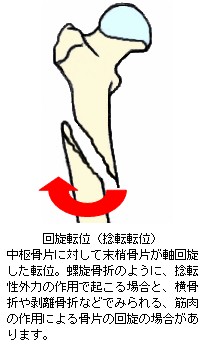
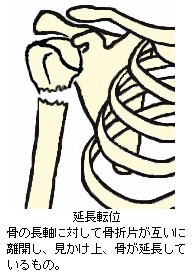
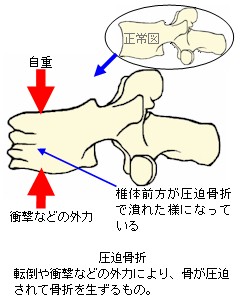
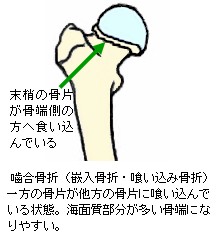
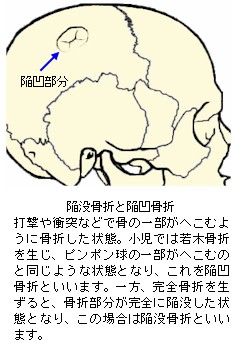
完全骨折を生ずると、大概は骨折時の外力の向きや周囲を取り巻く靱帯、腱、筋肉の影響で骨片が転位(てんい:折れた骨がズレて移動すること)します。また、骨片転位により外観が明確に変形します。転位による変形の状態や外力の作用のしかたにより、以下の様な名称が付けられています。
一般的な骨折の病態と治癒(癒合)過程
骨折を起こすと骨や骨を覆う骨膜、あるいは周囲の軟部組織が損傷し出血が起こります。この出血した血液の中には、 多量の線維が含まれており、その線維が骨組織を再構築する基礎となります。さらに骨を造り上げる骨芽細胞(こつがさいぼう)がその線維の中に入り込み活躍します。
以下に順を追って、骨折時の病態とその修復過程を解説します。
※ 骨芽細胞(こつがさいぼう)
骨芽細胞は、骨組織の基質を構築する細胞で、骨の新生の主役的存在です。特に骨折などの骨破壊が起きたときには、細胞分裂により増殖され、活発な骨新生を行います。骨芽細胞はコラーゲンやプロテオグリカン(コンドロイチン硫酸やヒアルロン酸などを構成する糖タンパク)を産生・分泌し、骨組織の支柱となる膠原線維を形成します。この膠原線維で形成された部分が骨基質(こつきしつ)となります。骨基質を構築し終えた骨芽細胞は、骨基質の中に埋め込まれて定着し骨細胞に変化します。
1.骨折の一般的病態
骨折により骨を覆う骨膜が断裂し、骨組織が損傷します。続いて、骨や骨膜中に存在する血管が破綻し、骨折部分に血腫が形成されます。また、強い外力の作用した骨折や転位の大きな骨折では、筋肉や皮下組織など周囲の軟部組織の損傷や 、隣接する神経や血管の圧迫などを起こすこともあります。
骨折を生ずると、骨膜など骨の表面に分布する痛覚が刺激されて強い痛みを感じます。
骨片の転位があると周囲の組織が圧迫されるため、その圧迫刺激により、痛みはさらに強いものになります。
※ 骨膜(こつまく)
骨膜は、骨に密着した淡黄色の線維膜で、骨を保護し、骨の感覚を司る神経や栄養を与える血管も分布しています。また、腱や靱帯の付着部として機能します。
※ 痛覚(つうかく)
痛覚は感覚神経の内の一つで、骨の場合は骨膜に分布し、骨折などの外傷や、疾患による骨の壊死や破壊を生じたときに痛みとして感知します。
2.線維性仮骨と軟骨性仮骨
骨折により損壊した骨組織や骨細胞は壊死を起こします。形成された血腫内では、血液中の線維素から線維が作られ、休眠中の骨芽細胞が動き出して活発な細胞分裂を起こします。この段階では、非常に脆弱ながら主に線維質により骨折部分が仮接着された状態になります。この状態を線維性仮骨といいます。さらに、増殖した骨芽細胞が硝子様の物質を分泌して、線維と共に軟骨を形成します。この軟骨による骨折部分の仮癒合が軟骨性仮骨です。
※ 骨細胞(こつさいぼう)
骨組織を構築する骨芽細胞の一部が、造り上げた骨組織内に定着するときに、骨芽細胞から骨細胞に変化します。骨細胞は、主に周囲の骨基質にリン酸カルシウムを沈着させ、固い組織を作り上げる働きを行い、骨組織の維持と骨のカルシウム濃度の調節を担っています。
※ 細胞分裂(さうぼうぶんれつ)
細胞は、組織を構築するときや新生するときに、自らの体を二分、三分と分裂し、幼若な細胞を生み出します。骨においても、骨折などの骨の破壊や成長期の骨の増殖時には、骨芽細胞が活発に細胞分裂を起こして、骨組織の構築を行います。
3.一次性骨性仮骨
骨折部に血管が侵入し、細胞活動がさらに活発になります。壊死を起こした骨組織や仮癒合していた軟骨組織は、破骨細胞により融解、回収され、代わりに細胞分裂により増殖した骨芽細胞が骨様組織(osteoid tissue)を形成します。
骨様組織は、骨芽細胞が分泌する無定形の均質な物質から形成される骨基質からなり、膠原線維とプロテオグリカンなどの糖タンパクで構成されています。この組織にカルシウムなどの無機質が充分に沈着した状態が骨組織なのですが、無機質の沈着がみられない場合を骨様組織といいます。また、この骨様組織で形成されている仮骨を一次性骨性仮骨といいます。尚、一次性骨性仮骨の段階ではレントゲンにはほとんど描出されないので、骨が折れて離断した状態のままに見えます。
4.二次性骨性仮骨
骨様組織に無機質が沈着し、硬くしっかりした骨組織に変わっていきます。最初は骨の表層側の骨皮質部分から骨硬化が起こり、徐々に中心の骨髄に向かって骨が形成されます。まだ外観は骨折部分が膨隆した形状を呈し、レントゲン上でも骨折部分は骨質がやや薄く見え、正常な骨質部分と比べるとやや無機質の沈着の程度が充分でないように見えますが、大きな外力が加わらなければ、再骨折を起こすようなことが 無いぐらいに、強度を有した仮骨が形成されています。この状態を二次性骨性仮骨といいます。この二次性骨性仮骨が完成すると、臨床上は治癒とされます。
5.骨の再構築(remodelling)
骨折した骨が癒合(骨癒合:こつゆごう)して骨の支持性と強度を取り戻しても、仮骨による表層の膨隆や、骨片転位が充分に矯正されずに骨癒合し、いわゆる変形癒合(変形治癒)するなど、骨折前の正常な状態とは明らかに違う形状となっています。しかし、骨は応力の作用により再構築する機能を備えています。すなわち、応力の働く部分では骨新生が進み、応力の働かない部分では破骨細胞による吸収が進んで骨組織は消失していきます。
骨に作用する応力は、骨の形状に対し、骨に付着する筋肉や腱、靱帯の張力や、体重の荷重などの物理的作用によるもので、言い換えれば、物理的刺激のある部分は骨の構築が進み、物理的刺激の無い部分では骨の吸収が進むということです。このような応力の作用で骨の再構築が起こり、仮骨による骨の膨隆は消失し、少々の転位は自然矯正されます。ただし、この骨の再構築は成長期ほど旺盛ですが、完成された成人の骨ではあまり期待できません。
※ 骨癒合(こつゆごう)
骨折などにより破壊、分離された骨片を再構築して、組織間の連続性を回復させた状態。簡単に云うと折れた骨がくっついたこと。
※ 破骨細胞(はこつさいぼう)
骨は常に新陳代謝により、古い組織を破壊、吸収し、新しい組織を産生、構築しています。破骨細胞は、壊死や機能を失った組織などの古い組織を破壊、吸収する役割を担う細胞で、細菌や異物などを捕食するマクロファージの一種とされています。
※ 変形治癒(へんけいちゆ)
骨折などにより骨片が転位したとき、その転位した骨片が元の位置に矯正されないまま骨癒合し、変形した状態で癒合が完了した状態。または、過剰な仮骨の形成により骨が異常に隆起した状態をいいます。
骨折の骨癒合障害と後遺症
1.骨癒合障害(癒合遅延・遷延治癒)
骨折片の血行障害、骨折部の不安定性、骨折部の感染、新陳代謝に係わる病的因子(糖尿病、外傷性ショックなど)を有すると骨折部の癒合に遅延が生じます。
骨癒合に遅延が生じても癒合の過程が正常で、X線上でも異常が見られない場合は、緩慢治癒(かんまんちゆ)といいます。一方、骨癒合の遅延 に加えて、X線上でも仮骨形成が不十分で骨折端の間隙が広くなっている上に、骨折片の断端の骨硬化像が見られない異常な骨癒合過程が観察される場合を遷延治癒(せんえんちゆ)といいます。
※ 骨硬化像
骨折部分をX線で撮影すると、2週間経過後ぐらいから両骨折端の間に仮骨形成が進むため薄く白い物が写ります。この仮骨が次第に骨に変わって行くたびに白さが増して明るく濃くなっていきます。また骨折部分が近傍の非骨折部分よりも太く膨れ上がっているように見えます。この様な骨折の癒合過程において、X線画像で観察される造骨過程の状態を骨硬化といいます。
骨硬化像が見られるのは、骨折による癒合過程でのみならず、骨髄炎(こつずいえん)や骨膜炎(こつまくえん)などの炎症、骨形成性腫瘍や癌の骨転位などでも特徴的な骨硬化像が見られます。
一方で、骨壊死、骨萎縮、骨粗鬆症など、骨が脆くあるいは骨の成分が少なくなっていき、X線画像で暗く薄くなっていく状態を骨吸収像といいます。遷延治癒では骨折端に骨吸収像が見られます。
(1)遷延治癒を起しやすい条件
骨折による血行の遮断
骨折により2つ以上の骨片に分離したとき、骨内の栄養血管が寸断されて一方の骨の血行が遮断され、その骨片が変性や壊死を生じる状態に陥ったもの。
骨片転位による仮骨形成不全
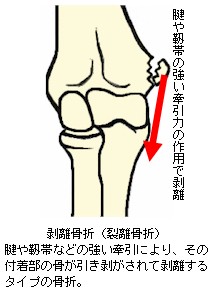
裂離骨折(れつりこっせつ)や剥離骨折(はくりこっせつ)など骨折面が離れてしまうタイプの骨折では、十分な整復位(正常な位置に近い状態に矯正すること)が得られない場合、もしくは整復位が得られても固定保持が困難で再転位してしまう場合に骨片間が離開したままとなり、仮骨形成が阻害されたもの。
感染や全身性疾患による仮骨形成不全
開放骨折、あるいは皮下骨折の手術後に、骨折部の感染による化膿性骨髄炎を起した場合は骨癒合不全を起します。また骨代謝障害、内分泌機能障害、糖尿病などの全身性疾患を罹患している場合も骨癒合不全を起します。
※ 化膿性骨髄炎
開放性骨折など外皮の損傷を伴う骨折で、黄色ブドウ球菌などの細菌が骨へ侵入し、骨髄の化膿性炎症を起したものをいいます。開放性骨折以外では、粘膜などに生じた細菌感染や蜂窩織炎などの化膿巣から血行を介した骨への感染により起こることもあります。
症状は局所の炎症や発熱などが見られますが、あまり顕著な症状が無く、軽い炎症症状のみ示す場合もあります。レントゲン検査と血液検査により診断されます。
治療は安静と抗生物質の投与が基本ですが、状態によっては手術による病巣の掻爬(そうは)が施行されることもあります。
(2)遷延治癒の起こりやすい骨折
大腿骨頚部骨折、脛骨骨折(特に中下1/3境界部の骨折および跳躍型疲労骨折)、第5中足骨近位骨幹部骨折、手の舟状骨骨折など。
※ 脛骨の跳躍型疲労骨折
下腿には外側の腓骨(ひこつ)と内側の脛骨(けいこつ)があります。これら下腿の骨は、スポーツなどによる反復動作で疲労骨折を起すことがあります。
脛骨の疲労骨折には、疾走型と跳躍型があります。
疾走型疲労骨折は、主にランニングにより起こります。この骨折は脛骨上1/3や下1/3の後面が好発部位となります。一方の跳躍型は、文字通りジャンプを繰り返す運動で起こる骨折で、脛骨前面の中1/3が好発部位です。詳細は当サイトの脛骨骨幹部疲労骨折のページをご覧下さい。
2.後遺症
(1)変形治癒(へんけいちゆ)
骨折時の骨のずれ(骨片転位)が概ね元の位置に整復・矯正されていない場合や、固定が不十分で整復された骨片が後でずれてしまった(骨片の再転位)場合などの原因で、骨が曲がったまま癒合したもの。
施術者の技術的問題、粉砕骨折など整復困難な骨折、患者が勝手に骨が癒合する前に固定をずらしたり、取り外すなどの行為をおこない整復・矯正肢位(姿勢)が保持できなかった場合などが原因で変形治癒に至ります。
変形治癒を起こすと美容的問題ばかりでなく、周囲の組織(血管、神経、筋、腱など)を圧迫したり、正常機能を損なうことがあります。
※ 変形治癒の起こりやすい骨折
小児の上腕骨顆上骨折、小児の上腕骨外顆骨折、高齢者の前腕骨下端部骨折、鎖骨骨折、前腕骨両骨骨折、指骨骨折、第4・第5中手骨骨折など 。
(2)過剰仮骨の残存
骨折の状態や骨折の部位によっては、通常よりも仮骨が過剰に出現することがあります。また、骨折時の骨のずれ(変形)がきちんと整復・矯正 されず骨折片の転位が大きいと、やはり過剰に仮骨が出現します。このような過剰仮骨により周囲の組織の圧迫や近傍の関節可動域の弊害により、運動障害や慢性的な痛みなどの後遺症を生じることがあります。
※ 過剰仮骨の起こりやすい骨折
鎖骨骨折、肋骨骨折、前腕両骨骨折、肘頭粉砕骨折、膝蓋骨粉砕骨折など。
(3)偽関節(ぎかんせつ)
遷延治癒などの骨癒合障害により骨癒合が得られない場合、骨折箇所があたかも関節が存在するように可動性を生じたものを偽関節といいます。
※ 偽関節の起こりやすい骨折
鎖骨骨折、前腕骨骨幹部骨折、手の舟状骨骨折など。
(4)骨壊死(こつえし)
骨折により骨折片の一部の血行が遮断されその骨折片が壊死を起こすことがあります。骨壊死を起こすと偽関節や慢性炎症、運動機能障害などの原因となり、部位によっては重篤な後遺症に発展することもあります 。
※ 骨壊死の起こりやすい骨折
大腿骨骨頭骨折または大腿骨頚部骨折、手の舟状骨骨折、手の月状骨骨折、脛骨下部骨折など。
(5)関節拘縮(かんせつこうしゅく)
骨折後に様々な要因により骨折部近傍の関節に拘縮が起こり、関節の可動域が著しく減少する場合があります。関節拘縮を起す因子は、長期間の固定、関節内骨折による関節内の癒着、関節内や関節周囲の血腫による癒着、関節軟骨や関節内組織の損傷を合併したことによる関節障害、関節端の骨折で生じた変形治癒、骨折に伴うびまん性浮腫、骨折部に接した筋肉の損傷を合併した場合に生ずる骨化性筋炎、糖尿病や膠原病などの疾患を有する患者の骨折など、様々な要因があります。
<骨折の基本情報・成人の骨折>
<子どもの肩周囲の骨折>
<子どもの肘周囲の骨折>
<子どもの前腕の骨折>
<子どもの膝周囲の骨折>
<子どものすねや足の骨折>
<脱臼>
<捻挫>
- 捻挫の基礎知識
- 足関節の構造と足関節捻挫
- 手関節の構造と手関節捻挫
- 膝関節の構造と膝関節捻挫
<打撲・挫傷>
<スポーツ外傷・障害>
<成長期のスポーツ障害・骨端症>
<その他の筋・骨・関節の障害>
- 浮き指〜足指が浮く原因・改善法
外部サイト:秋元接骨院院長コラム - 外反母趾の判定基準と症状
外部サイト:秋元接骨院院長コラム - 外反母趾の起こる理由・原因
外部サイト:秋元接骨院院長コラム - 外反母趾を自宅でケアする方法
外部サイト:秋元接骨院院長コラム - 内反小趾・バニオネット
外部サイト:秋元接骨院院長コラム - 外反母趾と病気の見分け方
外部サイト:秋元接骨院院長コラム - 足の甲の痛み・腫れ〜リスフラン関節症
外部サイト:秋元接骨院院長コラム - 開張足・横アーチの扁平足
外部サイト:秋元接骨院院長コラム - 足の外くるぶしの痛み・しびれ
足根洞症候群
外部サイト:秋元接骨院院長コラム - 扁平足〜原因と症状・治し方
外部サイト:秋元接骨院院長コラム - 足指が痛い・しびれる
その原因と病名・症状
外部サイト:秋元接骨院院長コラム - 強剛母趾
母趾の付け根の変形性関節症
外部サイト:秋元接骨院院長コラム
<秋元接骨院テーピング講座>
<秋元接骨院リハビリ講座>
Akimoto judotherapy秋元接骨院
〒230-0077
神奈川県横浜市鶴見区東寺尾1-39-3
ラ・フォーレモンテ1階店舗
市営バス38系統・41系統
バス停宝蔵院前下車すぐ前
TEL 045-574-0401
健康保険・労災取扱・交通事故対応